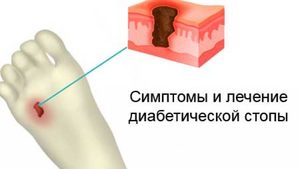
 Диабетическая стопа — это довольно тяжелое осложнение, толчком для его развития является совокупность патологий, которые происходят на фоне сахарного диабета. В 95% общих случаев, диабетическая стопа появляется у пациентов с сахарным диабетом 2 типа, страдающих этим заболеванием в течение 15-20 лет.
Диабетическая стопа — это довольно тяжелое осложнение, толчком для его развития является совокупность патологий, которые происходят на фоне сахарного диабета. В 95% общих случаев, диабетическая стопа появляется у пациентов с сахарным диабетом 2 типа, страдающих этим заболеванием в течение 15-20 лет.
В результате того, что во время сахарного диабета ткани человека, а после и нижние конечности, утрачивают свою чувствительность, то любой бытовой ожог, трещина, ранка на коже, остаются незаметными. В этих ранах проходит инфицирование, все больше поражающее костную, мышечную и кожную ткань, вследствие этого и начинают появляться первые признаки диабетической стопы.
На начальных стадиях диабетической стопы можно остановить процесс этого осложнения и вылечить полностью больного, но чем пациент дольше затягивает с лечением, тем больше риск оказаться на столе у хирурга, который выполнит ампутацию всей стопы или ее поврежденной части.
Причины заболевания
Как уже говорили, диабетическая стопа появляется в результате совокупности различных причин, это итог разных негативных влияний, проходящих в организме больного с сахарным диабетом:
 Резкие и постоянные перепады содержания сахара в крови приводят к постепенному разрушению сосудистых стенок, что нарушает, в свою очередь, в организме нормальное кровотечение, ткани не получают требуемого количества питательных элементов и кислорода, это их разрушает, снижает порог чувствительности и функции защиты. Одновременно с разрушением стенок сосудов поражаются и нервные окончания. В результате данных негативных преобразований в организме нарушаются все обменные процессы;
Резкие и постоянные перепады содержания сахара в крови приводят к постепенному разрушению сосудистых стенок, что нарушает, в свою очередь, в организме нормальное кровотечение, ткани не получают требуемого количества питательных элементов и кислорода, это их разрушает, снижает порог чувствительности и функции защиты. Одновременно с разрушением стенок сосудов поражаются и нервные окончания. В результате данных негативных преобразований в организме нарушаются все обменные процессы;- Появляется сенсорная нейропатия, когда человек уже не получает сигналов о боли из-за повреждения кожного покрова, он не чувствует повышенную или пониженную температуру нижних конечностей, совершенно не ощущает каких-либо воздействий на кожу. Потому любая царапина, волдырь или мозоль от тесной обуви, для человека остаются незаметными до тех пор, пока это не перейдет в язву;
- Из-за диабетической нейропатии кожный покров человека становится сухим и обезвоженным, он уже не увлажняется естественным образом при помощи пота, так как секреторные функции тоже нарушаются. Из-за сухости на коже образуются трещины, тем более на пятках и затем они переходят в язвы. Как правило, язвы безболезненно развиваются, и человек может не видеть опасности, пока не начнет развиваться гангрена;
- Из-за утраты чувствительности нижних конечностей, человек с сахарным диабетом может и не ощущать вывих сустава и в последующем, когда хрящи начинают друг друга травмировать, происходит воспалительный процесс, результатом его становится язва.
Поэтому нужно знать, что при первых симптомах потери чувствительности нижних конечностей, необходимо обращаться срочно к врачу и соблюдать все его назначения, а также внимательно и тщательно следить за своим кожным покровом на ногах.
Признаки и симптомы диабетической стопы
Пациенты с сахарным диабетом смогут диагностировать синдром диабетической стопы по первым симптомам:
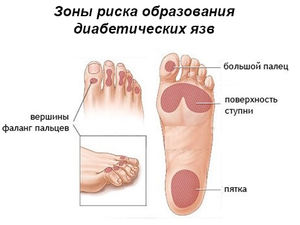
 Отечность ног — это признак заболевания почек и, как результат, проблем с ногами, когда на стопу отеки давят, то нарушается в них циркуляция крови и происходит омертвление тканей;
Отечность ног — это признак заболевания почек и, как результат, проблем с ногами, когда на стопу отеки давят, то нарушается в них циркуляция крови и происходит омертвление тканей;- Появились первые симптомы развития диабетической ретинопатии, это также является сигналом, что скоро возникнут другие осложнения;
- Потеря чувствительности конечностей ведет к появлению на стопе довольно крупных мозолистых участков, при этом человек их совершенно не ощущает.
У диабетической стопы есть несколько форм и стадий, от их развития будут зависеть симптомы этой патологии.
Стадии синдрома диабетической стопы и соответствующие симптомы:
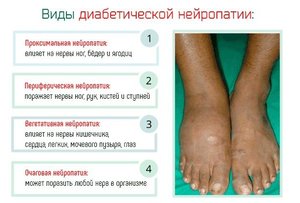
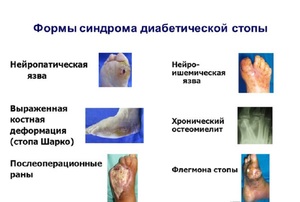
- Нейропатическая. При этой форме заболевания поражаются нервные волокна и проявляются симптомы потери чувствительности в районе стопы, увеличивается болевой порог, и человек просто не чувствует механических повреждений костей, суставов и кожи. Затем происходит деформация стопы, образуются мозоли, и начинается утолщение покрова кожи. Для язвы при нейопатической форме заболевания характерны присутствие на стопе нормальной пульсации, естественный цвет кожи около образования, ровные края;
- Ишемическая. В этом случае поражены больше всего сосуды. Для этой стадии заболевания характерны бледность кожи, похолодания кожных покровов, часто отмечаются отеки. При ишемической форме язвы уже имеют неровный край, пульсации в стопе практически не прощупываются, присутствуют ощущения боли, однако нет новых образований мозолей, и стопа не деформируется;
- Комбинированная форма является наиболее частым проявлением диабетической стопы и отмечается у 80% больных сахарным диабетом. Объединяет все признаки двух первых стадий заболевания.
Вне зависимости от того, какая форма заболевания развивается у человека, отмечаются и общие симптомы диабетической стопы:
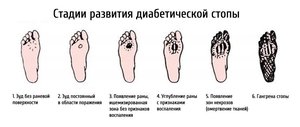
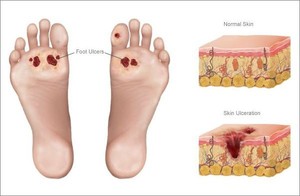
 Нулевая стадия – начальная стадия выражается бледностью кожи, деформацией стопы, образованием мозолей, но еще без появления язв;
Нулевая стадия – начальная стадия выражается бледностью кожи, деформацией стопы, образованием мозолей, но еще без появления язв;- Первая стадия — уже образуются язвы на стопе, но помимо эпидермиса пока не затрагивают каких-то иных тканей;
- Вторая стадия — язва переходит вовнутрь покрова кожи и поражает мышечную ткань и сухожилия;
- Третья стадия — язва проникает глубже и поражает кости стопы;
- Четвертая стадия — появляется гангрена, при этом контуры ее участка уже отчетливо выглядят;
- Пятая стадия — гангрена все больше распространяется и переходит на всю ногу от голени и выше.
Профилактика синдрома диабетической стопы
Необходимо знать, что самый эффективный способ профилактики — это контроль содержания сахара в крови, чтобы он постоянно находился в норме без перепадов.
Общие профилактические мероприятия для предотвращения заболевания:
- Не принимайте очень горячие ванны, они могут являться причиной образования на коже волдырей и как результат — язв;
- Предотвращайте бытовые ожоги, порезы и раны нижних конечностей;
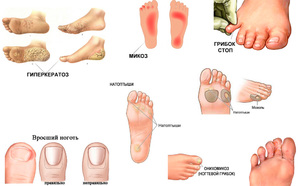
- Обрезайте правильно ногти на ногах, чтобы их углы не травмировали кожный покров, не допускайте врастания ногтей в кожу;
- Внимательно следите за состоянием кожного покрова ног, тем более на участках между пальцами, здесь чаще всего происходит грибковое поражение;
- Аккуратно к себе относитесь, чтобы не получить на поверхности кожи кровоподтеков и ссадин;
- Внимательно следите за образованием мозолей и убирайте их при помощи пемзы, но не обрезайте ни в коем случае, чтобы не травмировать случайно кожу.
Уход за ногами
 В том случае, когда пациент с сахарным диабетом уже начинает ощущать потерю чувствительности нижних конечностей, то правила ухода за ступнями необходимо соблюдать особо тщательно. Это наиболее эффективный способ избежать хирургического вмешательства.
В том случае, когда пациент с сахарным диабетом уже начинает ощущать потерю чувствительности нижних конечностей, то правила ухода за ступнями необходимо соблюдать особо тщательно. Это наиболее эффективный способ избежать хирургического вмешательства.
Непременно нужно избавиться от нездоровых привычек, тем более от курения, так как никотин негативно воздействует на состояние крови и сосудов, снижается кровообращение, из-за этого ткани не могут в достаточном количестве получать кислород.
Что относительно обуви, то в этом случае отдавать предпочтение лучше всего удобным, качественным моделям, пошитым из натуральных материалов, также можно купить ортопедическую обувь со специальными стельками, не позволяющим между пальцами образовываться влаге.
Необходимо следить, чтобы не прикоснуться случайно к обогревательным устройствам и получить ожог, не ходите босиком, не принимайте горячие ванны.
При любых подозрениях потери чувствительности, нужно обратиться к врачу для выполнения транскутантной оксиметрии — она позволит определить нарушение кровообращения. Если это обследование покажет негативный результат, то пациентам с сахарным диабетом нельзя переохлаждаться, а также находиться в холодном помещении более получаса.
Нужно отказаться от использования различных пластырей для заклеивания мозолей на ногах: отрывая пластырь можно еще больше травмировать кожу, что приведет к появлению язвы.
Не рекомендуется использование антисептических препаратов, которые могут обжечь кожный покров, сюда входят йод и перекись водорода. Лучше применять более щадящие средства.
Если заметно утолщение или истончение ногтевой пластины, то необходимо непременно обратиться к врачу, чтобы определить причины данного явления. Чаще всего это грибковая инфекция, которую нужно обязательно лечить, пока она не превратилась в язву.
Каждый день необходимо проверять ноги и, тем более стопы на предмет наличия трещин, ран и других повреждений.
Постоянно вытирайте насухо ноги махровым мягким полотенцем и используйте увлажняющие моющие средства.
Как лечить диабетическую стопу?
Современные способы лечения синдрома диабетической стопы дают возможность остановить процесс прогрессирования болезни и даже полностью излечить человека, но лишь в том случае, когда лечение производится своевременно. Во время тяжелых форм заболевания (гангрена) уже нужно лечить с помощью хирургического вмешательства.
Медикаментозное лечение синдрома диабетической стопы
Консервативное лечение этого заболевания используется на начальных стадиях осложнения, на более поздних этапах, к нему уже могут присоединяться хирургические операции.
Медикаментозная терапия включает:
 Применение антибиотиков с обширным спектром действия проводится индивидуально, врач прописывает курс с учетом особенностей развития диабетической стопы и течения сахарного диабета;
Применение антибиотиков с обширным спектром действия проводится индивидуально, врач прописывает курс с учетом особенностей развития диабетической стопы и течения сахарного диабета;- Использование средств, которые нормализуют в крови содержание сахара и поддерживают его уровень в нормальном состоянии (инсулин, сахароснижающие препараты);
- Антисептики и антибиотики местного действия используются с учетом характеристик развития язвы;
- Обезболивающие препараты.
Ударно-волновое лечение
Это довольно эффективный и современный способ лечения заболевания, при этом его используют и для профилактики, и для лечения болезни.
Смысл данного способа лечения состоит в том, что проводится целенаправленное воздействие на поврежденной участок инфразвуковой высокоэнергетической волной, это улучшает циркуляцию крови, активизирует процесс восстановления поврежденной ткани, приводит в норму и повышает чувствительность стопы. Улучшение общего состояния происходит уже после первой процедуры и если больной в дальнейшем соблюдает правила ухода за ногами и профилактику заболевания, то рецидивов не отмечается.
Лечение народными способами
 Лечение синдрома диабетической стопы при помощи народных способов больше является профилактикой болезни, так как лекарственным настоем уже невозможно остановить гангрену, но вот не допустить появление язвы при помощи натуральных масел и мазей можно вполне.
Лечение синдрома диабетической стопы при помощи народных способов больше является профилактикой болезни, так как лекарственным настоем уже невозможно остановить гангрену, но вот не допустить появление язвы при помощи натуральных масел и мазей можно вполне.
Поскольку к появлению диабетической стопы приводят волдыри, мозоли и травмы кожи, то избавиться от этого можно при помощи примочек из отваров целебных трав. Например, смягчающие, увлажняющие и антисептические свойства имеют: подорожник, ромашка, зверобой, чистотел, череда, эвкалипт.
Можно использовать и натуральные масла, они размягчат ороговевший кожный покров, удалят с него инфекцию и не допустят образование язвы: масло оливы, кипариса, облепиховое, ромашковое и подсолнечное масло. Эти же свойства имеет и мед, который при этом еще и улучшит защитные свойства кожного покрова.
Использование ортопедической обуви
Ортопедическая обувь сможет не только помочь во время лечения синдрома диабетической стопы, ее можно носить и для профилактики болезни: диабетики, которые используют ортопедическую обувь, в четыре раза меньше подвергаются риску появления язв и осложнений.
Подбирать ортопедическую обувь необходимо по следующим критериям: верх обуви обязан быть удобным и мягким, носок тоже обязан быть мягким, внутри не иметь швов, чтобы не травмировать стопу, подошва должна быть твердая, чтобы равномерно обеспечить распределение нагрузки на ноги и уменьшить давление на стопу. При этом не забывайте, что ощущение комфорта должно чувствоваться еще во время первой примерки ортопедической обуви.
Хирургические способы лечения
Наиболее тяжелые стадии диабетической стопы, когда гангрена перешла уже на большие участки нижних конечностей, можно лечить только операционным вмешательством.
Лечение с помощью хирургического вмешательства назначается при:
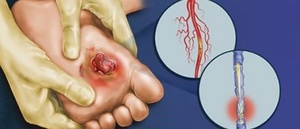 Пластике сосудов, когда нужно улучшить проходимость сосудов и восстановить их стенки;
Пластике сосудов, когда нужно улучшить проходимость сосудов и восстановить их стенки;- Требуется удалить некротические зоны, имеющие незначительную площадь поражения;
- Для крепления на сосудах поддерживающих сеток;
- Аутовенозном шунтировании (появление новых незараженных сосудов);
- Ампутация участка или всей стопы, либо части нижней конечности выше (или до) голени;
- Удаление зараженного фрагмента (пальца ноги).
Так, из всего изложенного выше можно сделать вывод, что диабетическая стопа лечится и при этом лечится довольно успешно, но лишь в том случае, когда пациент с сахарным диабетом принимает все меры, которые требуются для предотвращения болезни и выполняет все назначения врача. Не допустить появления болезни можно. Для чего нужно внимательно контролировать количество сахара в крови и не допускать его скачки, вести активный образ жизни и соблюдать диету.