 Мышечная дистрофия Дюшенна — редкое заболевание. Другое её название — миодистрофия Дюшенна или прогрессирующая мышечная дистрофия Дюшенна. Название обусловлено тем, что болезнь быстро прогрессирует. Заболевание встречается примерно у 3 человек из 100000. Патология вызвана врождённой генетической аномалией, протекает тяжело и поражает большую группу мышц. С течением времени дистрофия мышечной системы приводит к полной невозможности самостоятельно передвигаться.
Мышечная дистрофия Дюшенна — редкое заболевание. Другое её название — миодистрофия Дюшенна или прогрессирующая мышечная дистрофия Дюшенна. Название обусловлено тем, что болезнь быстро прогрессирует. Заболевание встречается примерно у 3 человек из 100000. Патология вызвана врождённой генетической аномалией, протекает тяжело и поражает большую группу мышц. С течением времени дистрофия мышечной системы приводит к полной невозможности самостоятельно передвигаться.
Миодистрофия Дюшенна приводит к патологии и других органов, что существенно сокращает продолжительность жизни человека.
Причины мышечной дистрофии Дюшенна
Подавляющее большинство больных мышечной дистрофией Дюшенна — мальчики. Девочки страдают этим заболеванием крайне редко. Это врождённая болезнь, которая вызвана изменениями в X- хромосоме. На участке X-хромосомы есть ген, который контролирует продукцию белка дистрофина. Этот белок влияет на целостность оболочек мышечных волокон (сарколемм) и на устойчивость мышц к растяжению. А также он контролирует уровень кальция в мышечной ткани и рост мышц. Если в организме человека образуется дефицит белка дистрофина, то это ведёт к постепенному разрушению мышечных клеток (миоцитов). В мышцах происходят дегенеративные изменения, мышечные волокна атрофируются, разрушаются и заменяются жировой и соединительной тканью.
При прогрессирующей мышечной дистрофии Дюшенна резко падает содержание нормального дистрофина из-за генной мутации. Этот белок либо совсем отсутствует, либо в организме содержится дефектный дистрофин. У больных людей уровень нормального дистрофина в организме не более 3%.
 Девочки и женщины очень редко болеют таким видом мышечной дистрофии. Но они часто являются носителями изменённого гена. Это связано с путём передачи болезни через X- хромосому. Как известно, хромосомный набор мужчины — XY, а женщины — XX. Если мать мальчика имеет в своём генетическом наборе дефектную X -хромосому, то мальчик может родиться больным, даже при отсутствии болезни у отца.
Девочки и женщины очень редко болеют таким видом мышечной дистрофии. Но они часто являются носителями изменённого гена. Это связано с путём передачи болезни через X- хромосому. Как известно, хромосомный набор мужчины — XY, а женщины — XX. Если мать мальчика имеет в своём генетическом наборе дефектную X -хромосому, то мальчик может родиться больным, даже при отсутствии болезни у отца.
Девочка рождается с миодистрофией Дюшенна лишь в том случае, если мать является носителем дефектного гена, а отец страдает этим заболеванием. Такие случаи очень редки. Чаще всего девочка, рождённая от матери, являющейся носительницей дефектного гена, тоже становится носителем болезни и передаёт её своим сыновьям.
Однако прогрессирующая дистрофия Дюшенна необязательно передаётся ребёнку от родителей. Есть случаи, когда генетический сбой возникает в результате случайной мутации. Бывает и так, что больной ребёнок рождается у абсолютно здоровых родителей, не являющихся носителями дефектных генов.
Симптомы миодистрофии Дюшенна
Обычно болезнь проявляет себя в возрасте 1-5 лет. Она поражает не только мышцы скелета, но и другие органы.
- Поражение скелетных мышц — это ранний признак болезни, который возникает у маленького ребёнка.
- Прогрессирует мышечная слабость.
- Из-за поражения мышц деформируются кости скелета.
- Болезнь затрагивает не только мускулатуру скелета, но и приводит к изменениям в сердечной Некоторые дети с миодистрофией Дюшенна отстают в умственном развитии.
- Болезнь приводит к нарушениям работы эндокринных желёз.
Поражение мускулатуры скелета
Поражение мышц — это основной и ранний признак заболевания. Симптомы со стороны мышц становятся заметны в возрасте 1—5 лет.
В грудном возрасте ребёнок выглядит здоровым. Можно лишь заметить, что такие дети в возрасте до года неактивны и неохотно совершают любые движения. Чаще всего родители не придают этому значения и связывают низкую двигательную активность ребёнка с индивидуальными особенностями развития.
- Симптомы болезни ярко проявляются с того момента, когда ребёнок начинает ходить. Больные дети часто падают при ходьбе. Можно сказать, что у многих здоровых детей первые шаги сопровождаются частыми падениями. Однако у детей с миодистрофией Дюшенна падения продолжаются и тогда, когда большинство их ровесников ходят уверенно и не падают.
- Характерна походка больных детей. Они идут, переваливаясь с одной ноги на другую.
- Ребёнка с миодистрофией Дюшенна беспокоит сильная мышечная слабость. Он быстро устаёт, не может много двигаться, не переносит даже небольшие физические нагрузки.
 Есть один специфический симптом этой болезни. Когда ребёнок поднимается с пола или с корточек, он помогает себе руками. При этом руки движутся лесенкой по ногам, он как будто переступает руками по поверхности ног. Такой признак называется симптом Говерса.
Есть один специфический симптом этой болезни. Когда ребёнок поднимается с пола или с корточек, он помогает себе руками. При этом руки движутся лесенкой по ногам, он как будто переступает руками по поверхности ног. Такой признак называется симптом Говерса.- Мышечная слабость начинается с ног. По мере прогрессирования болезни слабость распространяется на верхние мышцы: таза, плечей, шеи. В патологический процесс вовлекаются мышцы головы, рук, а далее и дыхательная мускулатура.
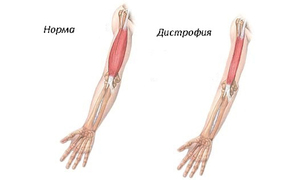
- В мышцах происходят дистрофические и дегенеративные процессы. Однако внешне это незаметно. Мускулатура не выглядит атрофированной. Более того, часто кажется, что у ребёнка хорошо развита мускулатура, ноги и ягодицы выглядят крупными и накачанными. Это псевдогипертрофия мышц. На самом деле мышечная ткань замещается жировой тканью, из-за этого дети и выглядят крупными и мускулистыми.
- У ребёнка снижен мышечный тонус и сухожильные рефлексы. Прощупываются плотные и безболезненные мышцы.
- Появляются мышечные контрактуры, ребёнку становится трудно сгибать или разгибать конечность в суставе. Укорачивается ахиллово сухожилие, из-за этого ребёнок начинает ходить на носочках или опираясь на края стоп.
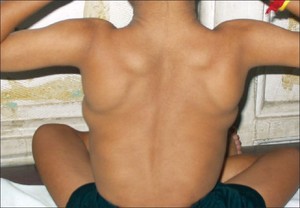
- Характерен внешний вид детей, страдающих мышечной дистрофией Дюшенна. У больного ребёнка узкая талия, лопатки выпирают из-под кожи, как крылья (крыловидные лопатки). Если ребёнка приподнять под мышки, то голова втягивается в плечи. Часто увеличен язык, из-за этого речь становится невнятной. Теряется выразительность мимики, губы становятся толстыми, так как мышечная ткань заменяется жиром.
Болезнь прогрессирует, многие дети уже к 12 годам теряют способность ходить. Им приходится пользоваться инвалидной коляской.
В подростковом возрасте в болезненный процесс вовлекается дыхательная мускулатура. Ребёнку становится трудно дышать, его беспокоят приступы удушья, особенно по ночам. Из-за этого дети боятся спать. Это может привести к дыхательной недостаточности.
Поражения костной ткани
Изменения в мышцах приводят к поражению костей скелета. Возникают искривления позвоночника (сколиоз, лордоз), сутулость (кифоз). А также искривляется грудная клетка и стопы. Кости истончаются и становятся хрупкими (диффузный остеопороз). Поражение костей ещё больше ограничивает способность больных к самостоятельному передвижению.
Нарушения работы сердца
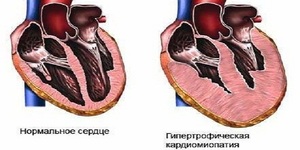 При мышечной дистрофии Дюшенна возникает кардиомиопатия. В патологический процесс вовлекается и сердечная мышца. Сердце увеличивается в размерах, при этом нарушаются его функции. Больные жалуются на аритмию и скачки артериального давления. Со временем может развиться сердечная недостаточность.
При мышечной дистрофии Дюшенна возникает кардиомиопатия. В патологический процесс вовлекается и сердечная мышца. Сердце увеличивается в размерах, при этом нарушаются его функции. Больные жалуются на аритмию и скачки артериального давления. Со временем может развиться сердечная недостаточность.
Гормональные нарушения
Миодистрофия Дюшенна часто приводит к развитию синдрома Кушинга. Возникает ожирение с жировыми отложениями в верхней части туловища. Ожирение сочетается с недостаточностью функции половых желёз. Иногда половые органы недоразвиты. Больные миодистрофией Дюшенна часто имеют невысокий рост и избыточный вес.
Интеллектуальные нарушения
Умственная отсталость наблюдается не во всех случаях. Примерно 30% больных миодистрофией Дюшенна имеют задержку умственного развития и низкий коэффициент интеллекта. Это связано с недостатком в головном мозге аподистрофина. Общий недостаток в организме белка дистрофина приводит к дефициту его особой формы — аподистрофина. Это вещество необходимо для нормальной деятельности головного мозга, его недостаток приводит к умственным нарушениям. Степень умственной отсталости при этом заболевании никак не связана с выраженностью мышечных нарушений. При тяжёлой мышечной слабости может быть нормальный интеллект.
Из-за невозможности нормально передвигаться такие дети часто бывают изолированы от общества сверстников, не могут посещать детские дошкольные и школьные учреждения. Это может усугублять умственные нарушения.
Диагностика миодистрофии Дюшенна
Для диагностики миодистрофии используют несколько видов исследования:
 Проводят ДНК-диагностику. Этот метод выявляет наличие мутации в гене X -хромосомы, который отвечает за выработку дистрофина. Такой метод исследования считается наиболее точным.
Проводят ДНК-диагностику. Этот метод выявляет наличие мутации в гене X -хромосомы, который отвечает за выработку дистрофина. Такой метод исследования считается наиболее точным.- Берут анализ крови на креатинфосфокиназу (КФК). Этот фермент образуется при гибели мышечных волокон. У больных детей в возрасте до 5 лет в крови определяется высокий уровень креатинфосфокиназы. В более старшем возрасте, когда большая часть мышечных волокон уже погибла, уровень КФК снижается.
- Делают электромиографическое исследование проводимости мышц. Этот метод выявляет биоэлектрическую активность мускулатуры.
- Иногда проводят биопсию мышц. Но в наши дни, с развитием ДНК-диагностики, этот метод уже не имеет такого большого значения, как раньше. В кусочке мышечной ткани определяется содержание дистрофина.
- Проводится обследование жизненной ёмкости лёгких и электрокардиограмма. Это дополнительные методы исследования, с их помощью нельзя диагностировать заболевание. Можно лишь выявить степень нарушений сердечной и дыхательной функции.
Лечение мышечной дистрофии Дюшенна
На сегодняшний день нет радикального метода лечения этой болезни. Заболевание считается неизлечимым и прогрессирующим. Оно неизбежно приводит к инвалидизации больного.
Возможна симптоматическая терапия для облегчения проявлений болезни.
Медикаментозные средства в лечении миодистрофии Дюшенна
 Основным методом симптоматической терапии является назначение гормональных стероидных препаратов: Преднизолона и Дефлазакорта. Гормоны позволяют на некоторое время замедлить развитие болезни и сохранить силу мышц. Обычно гормоны назначают в возрасте 4-5 лет, когда ещё не утрачена полностью способность двигаться. Однако гормональные препараты могут лишь ненадолго затормозить развитие болезни. Затем они перестают помогать, и болезнь прогрессирует. Как только гормоны перестают действовать, их начинают постепенно отменять, уменьшая дозировку.
Основным методом симптоматической терапии является назначение гормональных стероидных препаратов: Преднизолона и Дефлазакорта. Гормоны позволяют на некоторое время замедлить развитие болезни и сохранить силу мышц. Обычно гормоны назначают в возрасте 4-5 лет, когда ещё не утрачена полностью способность двигаться. Однако гормональные препараты могут лишь ненадолго затормозить развитие болезни. Затем они перестают помогать, и болезнь прогрессирует. Как только гормоны перестают действовать, их начинают постепенно отменять, уменьшая дозировку.- Применяют препараты из группы адреномиметиков (Альбутерол, Формотерол). Эти препараты укрепляют мышцы, но они не могут замедлить прогрессирование болезни.
- В лечении миодистрофии Дюшенна используют также сердечные препараты. Они помогают при изменениях в сердечной мышце.
Физиотерапия
Физиотерапевтические методы лечения помогают на время сохранить двигательную функцию пациента. Больным противопоказана полная обездвиженность и постельный режим, это приводит лишь к очень быстрому развитию болезни. Больным необходима умеренная активность.
- Полезны сеансы массажа и лечебной физкультуры.
- С целью нормализации функции дыхания показаны дыхательные упражнения.
Ортопедическая помощь
 Когда двигательные функции в результате болезни утрачиваются, приходится использовать ортопедические приспособления. При мышечных контрактурах применяют ортезы и специальные шины. Если образовалось серьёзное искривление позвоночника, то помогает использование корсетов. При полной невозможности самостоятельно передвигаться и стоять, применяют вертикализаторы и инвалидные коляски с электроприводом.
Когда двигательные функции в результате болезни утрачиваются, приходится использовать ортопедические приспособления. При мышечных контрактурах применяют ортезы и специальные шины. Если образовалось серьёзное искривление позвоночника, то помогает использование корсетов. При полной невозможности самостоятельно передвигаться и стоять, применяют вертикализаторы и инвалидные коляски с электроприводом.
Разработки новых методов лечения
Даже при использовании всех современных методов лечения не удаётся полностью победить мышечную дистрофию Дюшенна. Продолжительность жизни больных очень мала. Поэтому активно ведутся исследования новых методик лечения.
- Изучается возможность замены дефектного гена на здоровый ген.
- Исследуется терапия стволовыми клетками.
- Ведутся исследования по пересадке клеток, способных продуцировать белок дистрофин.
- Проводятся опыты на животных по замене белка дистрофина на атрофин.
- Изучается возможность замедления болезни путём исправления гена (пропуск экзонов).
Прогноз и профилактика болезни
На сегодняшний день прогноз мышечной дистрофии Дюшенна неблагоприятный. Болезнь прогрессирует и приводит к летальному исходу. Большинство больных не доживают до возраста 20— 30 лет. Смерть наступает из-за сердечной и дыхательной недостаточности и присоединившихся инфекций.
В предупреждении болезни большую роль играет пренатальная диагностика. Если в семье уже есть ребёнок, больной мышечной дистрофией Дюшенна, то в большинстве случаев это означает, что мать является носительницей дефектной X- хромосомы. А это значит, что существует риск рождения больного ребёнка и при последующих беременностях. Поэтому необходима консультация генетика и проведение пренатальных исследований (амниоцентеза, биопсии хориона). Эти методы могут точно определить наличие у плода генетического заболевания.