 Панникулитом называется воспаление подкожной жировой клетчатки. Эта болезнь очень быстро прогрессирует и вызывает разрушение жировых клеток, на место которых приходит соединительная ткань. В результате жировая ткань заменяется инфильтратами, узлами и бляшками. При внутренней форме заболевания поражаются жировые клетки внутренних органов: почек, печени, кишечника и сальника.
Панникулитом называется воспаление подкожной жировой клетчатки. Эта болезнь очень быстро прогрессирует и вызывает разрушение жировых клеток, на место которых приходит соединительная ткань. В результате жировая ткань заменяется инфильтратами, узлами и бляшками. При внутренней форме заболевания поражаются жировые клетки внутренних органов: почек, печени, кишечника и сальника.
Это заболевание бывает первичным и вторичным. Примечательно, что первичная форма заболевания выявляется главным образом у женщин в возрастной группе от 20 до 40 лет. Все пациентки непременно имеют лишний вес. Вторичная форма болезни развивается на фоне различных болезней и различных негативных факторов.
Эта статья расскажет об основных причинах заболевания, видах патологии, их диагностики и лечении.
Причины панникулита
Несмотря на все достижения современной медицины, ученым до сих пор не удалось установить, как точно развивается эта болезнь. Доподлинно известно лишь то, что заболевание могут вызывать некоторые бактерии. Чаще всего это стафилококки и стрептококки. Бактерии проникают в подкожную клетчатку через ранки на коже.
Медики также отметили, что панникулит чаще появляется на нижних конечностях, чем на других частях тела.
Эта патология может развиться по следующим причинам:
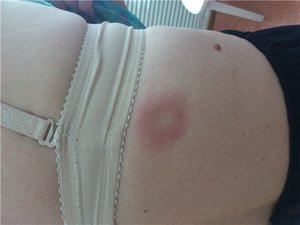 Различные заболевания кожи: дерматит, экзема, ветрянка, лишаи и пр.
Различные заболевания кожи: дерматит, экзема, ветрянка, лишаи и пр.- Травмы. Они могут быть любой тяжести. Даже самые незначительные повреждения кожи открывают путь болезнетворным бактериям.
- Отеки. При отечности ткань становится хрупкой и склонной к растрескиванию, из-за чего увеличивается риск поражения подкожно-жировой клетчатки.
- Иммунные патологии, вызванные такими болезнями, как рак, сахарный диабет, СПИД и др.
- Внутривенные инъекции наркотических препаратов.
- Избыточный вес.
Нередко панникулит появляется на месте рубцов от перенесенных операций.
Классификация болезни
Выше мы уже рассказывали о том, что панникулит может быть первичным или идиопатическим, а также вторичным.
Вторичный панникулит имеет следующие разновидности:
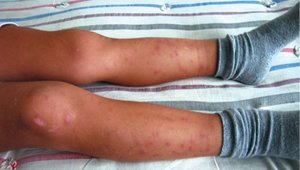
- Холодовой. Характеризуется одинарными очагами, возникающими в месте переохлаждения тканей. Такой панникулит имеет вид плотных узлов розового цвета. Как правило, через 2-2,5 недели узлы полностью исчезают.
- Волчаночный панникулит. Эта форма заболевания проявляется при осложнении системной красной волчанки.
- Стероидный. Эта разновидность заболевания проявляется у детей, после того, как они по каким-либо причинам перорально принимают кортикостероидные средства. Врачи не рассматривают стероидный панникулит как самостоятельное заболевание. Дело в том, что после окончания приема вышеуказанных лекарственных средств симптомы болезни проходят сами собой буквально через пару недель.
- Искусственный панникулит. Он развивается у взрослых пациентов как ответ организма на прием определенных лекарств.
- Ферментативный. Проявляется при заболеваниях органов пищеварительной системы. В частности, эта разновидность панникулита чаще всего выявляется у пациентов с панкреатитом.
- Иммунологический. У взрослых он чаще всего проявляется при системных васкулитах. У детей может появиться при узловатой эритеме.
- Пролиферативно-клеточный. Такой панникулит всегда является следствием онкологических болезней.
- Эозинофильный панникулит появляется при кожных болезнях.
- Кристаллический. Причина появления патологии этой разновидности – отложение солей в тканях при таких болезнях, как подагра и почечная недостаточность.
- Панникулит, обусловленный недостатком ингибитора α -протеазы. Он проявляется при гепатите, панкреатите, нефрите и других болезнях.
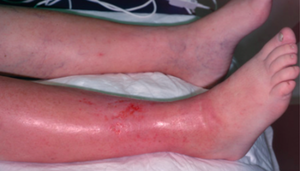
Различные формы болезни приводят к появлению различных изменений в клетчатке, которые нередко сменяют одна другую. По форме этих изменений панникулит делят на:
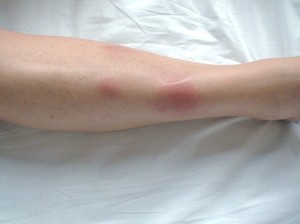 Узловой. При нем на коже появляются узлы размером от 3 до 5 см. Кожа под ними локально краснеет.
Узловой. При нем на коже появляются узлы размером от 3 до 5 см. Кожа под ними локально краснеет.- Бляшечный. Этот вариант заболевания характерен образованием целых групп узлов. Кожные покровы над такими образованиями окрашиваются в бордово-синюшный цвет. Иногда подобные образования могут захватывать всю подкожную клетчатку конечности. Это приводит к сдавливанию нервных окончаний и, как следствие, появлению выраженных болевых ощущений.
- Инфильтративный. При этой форме патологии образовавшиеся узлы, а также их конгломераты расплавляются. Кожа над ними окрашивается в ярко красный цвет. Появляется симптоматика, характерная для абсцессов и флегмон. Вот только при вскрытии из-под кожи появляется вовсе не гной, а желтая масса маслянистой консистенции. Если такое образование вскрывается самостоятельно, то на его месте образуется язва, которая очень долго не заживает.
- Смешанный. Этот вариант панникулита характерен постепенным переходом от узловой к инфильтративной форме.
Отдельно следует упомянуть об мезентериальном панникулите. Он представляет собой неспецифический воспалительный процесс, затрагивающий брыжейки тонкой кишки. Причины развития этой формы патологии пока неизвестны.
При мезентериальном панникулите происходит изменение клеток свода брыжейки тонкой кишки с утолщением жировой дольчатости. Это приводит к тому, что брыжейка утрачивает присущую ей прочность.
Если идиопатический панникулит чаще всего обнаруживается у женщин, то мезентериальная форма вторичного панникулита обычно выявляется у мужчин. Причем проявления болезни нельзя назвать специфическими, что значительно осложняет диагностику. При мезентериальной форме панникулита пациент испытывает абдоминальные боли различной интенсивности, тошноту и общее недомогание.
На компьютерной томографии мезентериальный панникулит имеет вид плотной жировой массы, в которой есть зоны фиброза. Лечение этой формы болезни назначают после обязательной биопсии для исключения злокачественных новообразований.
По характеру воспаления жировой клетчатки болезнь может быть:
- Острой.
- Подострой.
- Хронической.
Диагностика заболевания
Для постановки точного диагноза пациента осматривают нефролог, гастроэнтеролог, ревматолог.
Обязательно назначаются такие методы исследования, как:
 Биохимический анализ крови.
Биохимический анализ крови.- Анализ мочи.
- Анализ на ферменты поджелудочной железы.
- Печеночные пробы.
- Проба Реберга.
При подозрении на мезентериальный панникулит назначается УЗИ внутренних органов с целью выявления узлов.
Врачи при диагностике панникулита стараются не только определить форму болезни, но и выявить болезни, на фоне которых он развился. Это позволяет оперативно составить эффективный лечебный план.
Лечение панникулита
При этом заболевании эффективной может быть лишь комплексная терапия. Тактика применения лекарственных средств всегда определяется формой болезни и характером ее течения.
Независимо от формы панникулита пациентам назначают следующие группы препаратов:
- Антигистаминные средства.
- Витаминные комплексы.
- Антибактериальные препараты.
- Противовоспалительные средства нестероидного типа.
- Гепатопротекторы.
При остром течении панникулита назначают Преднизолон и другие кортикостероиды. При тяжелом течении болезни к ним добавляют цитостатики Метотрексат, Проспидин.
При вторичном панникулите врачи обязательно лечат болезнь, ставшую первопричиной недуга.
В качестве местного лечения узлов и бляшек используются повязки с Ихтиолом и Дубинолом.
 Ускорить процесс лечения можно с помощью следующих процедур:
Ускорить процесс лечения можно с помощью следующих процедур:
- Фонофорез.
- УВЧ.
- Магнитотерапия
- Лазеротерапия.
Следует помнить, что панникулит относится к тяжелым болезням, поэтому его самолечением заниматься запрещено. Это может привести к таким смертельно опасным осложнениям, как абсцесс, флегмона, гангрена, сепсис, менингит.